Dzięki tej chorobie układ odpornościowy, który zwykle walczy z zagranicznymi mikroorganizmami i substancjami, jak gdyby «psuje się» i zaczyna niszczyć swoje własne komórki. Więc powstać choroby autoimmunologiczne, do którego należy czerwony toczeń.
Treść
Skóra, serce, płuca, nerki, stawy i układ nerwowy wpływają na czerwony tocznia. Jeśli dotknięta jest tylko skóra, taka choroba nazywa się discoial Red Volcanka. Jeśli proces wiąże się z narządami wewnętrznymi, choroba nazywa się systemem Red Red Lupus lub SC.
Oba rodzaje Lupols są 8 razy bardziej powszechne u kobiet niż mężczyźni. Choroba może rozpocząć się w każdym wieku, ale najczęściej odbywa się od 20 do 45 lat.
Powód powodujący tocznia jest nieznany. Oczywiście dziedziczność, wirusy, promieniowanie ultrafioletowe i niektóre leki odgrywają pewną rolę. Zakłada się, że układ odpornościowy u pacjentów z czerwonym toczniem genetycznie bardziej podatnym na skutki czynników zewnętrznych, takich jak wirusy i promieniowanie ultrafioletowe.
Volchanka może powodować kilkadziesiąt leków, ale w ponad 90% przypadków, toczeń leczniczy rozwija się po wzięciu sześciu leków: hydralazyn (przygotowanie do nadciśnienia), chininy i prokainamid (stosowany do leczenia arytmii), fenyotynę (leczenie padaczki), izoniazyd ( Leczenie gruźlicy), Dr Penicilina (leczenie reumatoidalnego zapalenia stawów). LUPUS LUPUS, na szczęście, występuje dość rzadko i przechodzi niezależnie po zatrzymaniu odbioru leku.
Wiadomo, że niektóre kobiety mają przepływ lupusa pogorszenia podczas miesiączki. Zjawisko, a także przewaga kobiet wśród chorób, pokazuje, że hormony płciowe kobiet odgrywają pewną rolę w rozwoju tocznia.
Jak manifestuje czerwony toczliwy?
Discoical Lupus: Wysypka z dyskiem Lupus ma czerwony kolor, nie powoduje bólu i świądu. W 5-10% przypadków odrzucony tocznia (izolowana zmiana skóry) trafia do ogólnoustrojowej (obrażenia organów wewnętrznych).
Kiedy spełniają różne kombinacje objawów. Najczęstsze skargi: słabość, niska temperatura, utrata apetytu, ból mięśni i stawów, wrzody w ustach, wysypka na twarzy (w kształcie «Motyl»), zwiększona wrażliwość na skórę na światło, zapalenie skorupy płucnej (pleurisy) i serca (zapalenie osierdzia), naruszenie dopływu krwi palców i nóg pod wpływem zimna (tzw. Riino zjawisko).
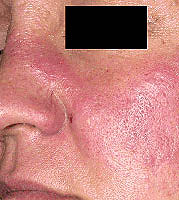
Wysypka na twarzy. Rozwija około połowy połówek Red Lupus. Występuje na nosie i pod oczami - tzw «motyl». Ta wysypka jest bezbolesna, nie powoduje swędzenia, może wzrosnąć pod wpływem światła słonecznego.
Artretyzm. Rozwija się szybciej lub później u większości pacjentów. Zapalenie stawów na Volchance charakteryzuje się obrzękiem, bólem, sztywnością i odkształceniem stawów szczotek i zatrzymania. W niektórych przypadkach klęska stawów przy SLE przypomina klęskę stawów w reumatoidalnym zapaleniu stawów. Czasami są zapalenie i ból mięśni (mysis).
Naczynia, lub zapalenie naczyń krwionośnych. Prowadzi do naruszenia dopływu krwi do różnych organów i tkanek.
Purit i zapalenie osierdzia. Zapalenie skorupy płuc odpowiednio. Powoduje ostry ból w klatce piersiowej, który jest wzmożony głębokim oddechem, kaszlem i zmieniającą się pozycją ciała. Pokonanie mięśni serca (karditan) i zaworów serca (wschodzące zapalenie).
Zapalenie nerek. Gdy Nerki są często dotknięte SK, powikłanie nazywa się to lupus jade. W nefrycie, białko pojawia się w moczu, ciśnienie krwi wzrasta. Zapalenie nerek mleka może prowadzić do niewydolności nerek, gdy zmiana nerek jest wymagana do utrzymania życia pacjenta lub prowadzenia dializacji (połączenie z maszyną «Sztuczna nerka»).
Zmiany w psychice. Ze względu na zaangażowanie w patologiczny proces mózgu u pacjentów z SLE, może istnieć zmiana osobowości, rozwój psychozy, konwulsji, a nawet śpiączki. Porażka mózgu nazywa się Cerebrit. Proces patologiczny w obwodowym układzie nerwowym może prowadzić do utraty funkcji poszczególnych nerwów - powoduje słabość niektórych grup mięśniowych, drętwienie i utraty czułości w tych miejscach «obsługiwać» dotknięte nerwy.
Łysienie. Wielu pacjentów z lupus wypada włosy, proces ten nazywany jest łysią, jego aktywność często pokrywa się z ogólną aktywnością choroby.
U pacjentów z lupusem można zaobserwować szeroką gamę objawów, więc jedenaście kryteriów diagnostycznych zostały opracowane w celu ułatwienia kryteriów diagnostycznych - charakterystycznych objawów tocznia. Jeśli są cztery lub więcej kryteriów, rozpatrywana jest diagnoza tocznia «Bardzo możliwe». U niektórych pacjentów nie wszystkie kryteria są manifestowane natychmiast, inne - na cały czas są tylko 2-3 kryteria.
 Kryteria Amerykańskiego Stowarzyszenia Reumatycznego:
Kryteria Amerykańskiego Stowarzyszenia Reumatycznego:
Oprócz tych jedenastu kryteriów diagnozy, niektóre inne testy są stosowane, na przykład, E / E, biochemiczne analizy, biopsja tkanki i t.D.
Jak traktowany jest Volchanka?
Cure SLE całkowicie niemożliwe. Celem leczenia jest ułatwienie objawów, chronić narządy i tkanki z naszego własnego układu odpornościowego, zmniejszają proces zapalny i autoimmunologiczny.
Leki antyteroidowe (NLPZ) zmniejszają zapalenie i ból mięśni, stawów i innych tkanek. Grupa NSAID obejmuje aspirynę, ibuprofen, naproksen, voltaren, sulindak i dr. Efekty źródła NLPZ: podrażnienie śluzowej żołądka, rozwój zapalenia żołądka i wrzodów (dlatego leki te muszą być wykonane po posiłkach), zmniejszona koagulacja krwi.
Kortykosteroidy mają silniejsze działanie przeciwzapalne niż NLPZ. Kortykosteroidy można przyjmować w tabletkach, wprowadzają w zastrzyki do stawów lub dożylnie. Niestety, kortykosteroidy mają wiele poważnych skutków ubocznych, zwłaszcza gdy są używane przez długi czas w dużych dawkach.
Najczęstsze skutki uboczne: otyłość, osteoporoza, zakażenie, cukrzyca, zaćma, martwica dużych stawów, zwiększając ciśnienie tętnicze. Aby zmniejszyć nasilenie i częstotliwość skutków ubocznych sterydów, spróbuj przepisać w minimalnych dawkach.
Hydroksychlorokawina (Plakvelil) - preparat antymaryczny, który jest szczególnie skuteczny u pacjentów z SLE z słabością, uszkodzeniem skóry i stawów. Hydroksychlorocawina zmniejsza częstotliwość zakrzepicy, zwłaszcza na tle obecności tak zwanego zespołu antiphosfolipidowego. Skutki uboczne: Diarzrea, zaburzenie żołądkowe, zmiany oczu pigmentu (dlatego leczenie należy przeprowadzić pod kontrolą okulistki).
Immunosupressory - leki, które przytłaczają układ odpornościowy. Leki te są stosowane w ciężkim zegarze tocznia, gdy choroba zdumiewająca narządy wewnętrzne. Immunosupresorory obejmują metotreksat, azatioprynę, cyklofosfamid, chlorambucyl i cyklosporynę.
Wszystkie te leki mogą spowodować spadek liczby erytrocytów, leukocytów i płytek krwi, co prowadzi do niedokrwistości, częste zakażenia i krwawienie. Istnieją inne efekty uboczne, na przykład, metotreksat toksyczny dla wątroby i cyklosporyny - dla nerków. Immunosupressory mogą być stosowane wyłącznie pod ścisłą kontrolą reumatologa, z regularnymi rezygnacjami.
Jak uniknąć pogorszenia toczeń?
SLE - ciężka choroba wpływająca na wiele narządów, które może prowadzić do invadillating, a nawet śmierci. Niemniej jednak ważne jest, aby zrozumieć, że pacjenci z SLE może żyć normalnym życiem aktywnym, zwłaszcza podczas remisji. A zaostrzenie choroby powinny być wykonane lek.
Napromieniowanie ultrafioletowe może spowodować pogorszenie lub pogorszenie przebiegu choroby, więc pacjenci z toczniem powinni unikać pozostawania w słońcu, jeśli to konieczne - używać długich rękawów i odzieży kremowej.
Pacjenci powinni być dokładnie podejmowane w celu podjęcia przepisanych leków i w żaden sposób gwałtownie przerwij kortykosteroidy - może wywołać zaostrzenie.
Pacjenci z SLE, zwłaszcza jeśli przyjmują kortykosteroidy lub immunosupresorory podlegają zwiększonym ryzyku zakażeń, więc pacjenci muszą natychmiast poinformować lekarza o każdym zwiększeniu temperatury.
Jednym z warunków pomyślnego leczenia SLE - stały kontakt między pacjentem a lekarzem. Lekarz powinien być świadomy zmian w stanie zdrowia pacjenta, pojawienie się nowych objawów, skutki uboczne narkotyków i t.D.
Ciąża u pacjenta z SLE można znaleźć w kategorii «Wysokie ryzyko». Cała ciąża pacjenta należy przestrzegać reumatologa i położnika, ponieważ ryzyko poronienia u takich pacjentów jest bardzo wysokie, zwłaszcza w obecności tak zwanych przeciwciał fosfolipidowych (przeciwciał kardiolipiny, stały antykoagulant).
Przeciwciała fosfolipidowe powodują tendencję do zakrzepicy, więc aspiryna jest często przepisana (czasami razem z heparyną), aby «Lekki» krew. Niektórzy specjaliści w szczególności świadectwo są również przepisywane immunoglobulin
Wilki przeciwciała mogą być przekazywane z matki do dziecka, w wyniku rozwijania się «Noworodki magacyjne», charakteryzuje się zmniejszaniem erytrocytów, płytek krwi i leukocytów we krwi dziecka, pojawienie się wysypki skóry. W niektórych noworodkach blokada serca (naruszenie impulsów elektrycznych w sercu) - w takich przypadkach wymagane są konsultacje z kardiologiem.
Lupils noworodków częściej występują, gdyby matki są wykrywane przez anty-RO (SS - A) i anty-La (SS-b) przeciwciał - ryzyko rozwoju tocznia w niemowlęciu w tym przypadku wynosi 5%, a ryzyko rozwoju blokady serca - 2%. Zwykle, toczeń noworodki trwa w ciągu około 6 miesięcy, kiedy są zniszczone przeciwciała matki w ciele dziecka.